|
|
��
��
��
�� |
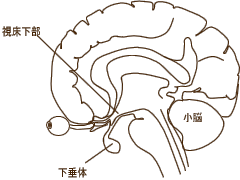
���t�玿�z��������
�o�z������ |
�����̂��畛�t�玿�z������
�̕���𑣂��� |
�Ԕ]�ɂ��鎩���_�o�n�A������n�̒�����
���ʼn����̂ɓ���������d�v�ȃz��������
���債�Ă���B�Ԕ]�̓X�g���X�̉e������
���Ղ��B
|
�����z���������o�z
������ |
�����̂��琬���z�������̕�
��𑣂��� |
�b��B�h���z������
���o�z������ |
�����̂���b��B�h���z����
���̕���𑣂��� |
���̌`���z��������
�o�z������ |
�����̂���.�h���z������
�̕���𑣂��� |
 |
���������nj�Q
���������a�ςɂ���Ĕ��ǂ���B��������
�͓�����n�A�����_�o�n�̒��߁A�ېH���
���̒��߁A�̉��̒��߂Ȃǂ̋@�\���i���
���B�a�ς͎�ᇁA���ǁA�זE�Z���A�O���A
���ȖƉu�Ȃǂł��̏nj�͌��������a��
�̕��ʁA�傫���A�i�s���x�ɂ��K�肳��
��B
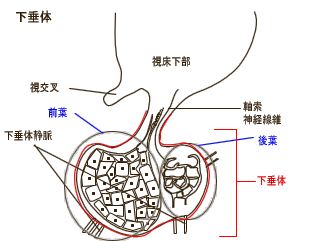
�����̑O�t�@�\�ُ�
���������̏�Q�ɂ�莋�������z��������
���傪�ቺ�Ɖ����̑O�t�z�������̕����
�j�Q�����B���ł������z�������iGH)��
�ቺ�����e頏��A���l�����������A�����
�Q�A�n���A���_�����ቺ�ȂǁE��S�i�h�g
���s���iLH�AFSH)�̕����Q�������o�A�s
�D�A.�ቺ�������B
����A�v�����N�`���iPRL)�͎��������̏�
�Q�ŕ��傪�������鎖������B�����嘴�i
�ɂ����`�R�o�A�����o
�����̌�t�@�\�ُ�
����������Q�ɂ��o�\�v���V������ቺ
�ɂ�葽���⑽�A���咥�̒������A���ǂ�
���ǂ���B�R�O�O�O����/day������A��
�ō��i�g���E�����ǂ���������B
�o�\�v���V���̕��傪�ُ������ꍇ��
��i�g���E�����ǂǂ����x�Ȃ�S�g��
�ӊ���ӎ������Ƃ��Ȃ�B |
 |
��
��
��
��
�g
��
�R
��
��
��
��
��
|
�����z������
�iGH)
growth hormone
��l
����GH(RIA����@�j
���l�j��1.5ng/ml�ȉ�
���l����0.2�`9.0ng/ml
�A��GH(EIA����@)
���l�j��0.2�`12.6pg/mg Cr
���l����1.0�`39.9pg/mg Cr |
�g�̂̐����𑣂����B�̑��Ń\�}�g���W��-C(IGF-1)no�Y������āA���[����̑��B�𑣐i���A�g�������𑣂����B�`���������i�A���b���𑣐i�A�R�C���X������p�����B
GH
���l
���[���ǁA���l��
��l
�����̋@�\�ቺ�ǁA�����̐����l�� |
�����z����������ߏ�E���l�ǁA
���[����/���g���A�葫��@�A�{�A���|
�Ȃǂ��ˏo
�����z����������s�S/��g���A�����̒x��A
���̔���s�S�Ȃ�
GH�͉����̑O�t���番�傳���y�v�`�h�z�������ŁA�����������番�傳���GH���o�z�������iGRH)��GH�}���z�������i�\�}�g�X�^�`���j�̗��҂ɂ���ĕ��傪��d�Ɏx�z�����B
����GH�A�A��GH�̑���͐����ߏ��A��g���̌����f�f�ɖ𗧂BGH���������Ă���A���[���ǂ⋐�l�ǂ��^���AGH���ቺ���Ă���A�����̐����l�ǂȂǂ��^����B����GH�͓����ϓ����������A�^���A�H���A�X�g���X�ɂ�葝������B�A��GH�́A�����ϓ������Ȃ��AGH�̈���̕��ϕ���ʂf����B�j���Ƃ��A�c�����A�������ł͐��l�ɔ�ׂ�ƁA���l�ɂȂ�B
GH����h�������̂����ŁA�C���X�������^�ɂ�鎎���ł́A�ጌ���ɂ��ӎ���Q�Ȃǂ̊댯���ꍇ�����邽�߁A���ӂ�v���A�ً}�Ή��̏������̗v�ł��B
|
�b��B�h���z����
���iTSH�j
�b��B����b��B
�z�������̕����
������
TSH�͉����̑O�t���番�傳��A�b��B�ɍ�p���čb��B�z�������̍����A�����b��B�g�D�̑��B�𑣐i����B
TSH�͎���������TSH���o�z������(TRH)�ɂ�蕪�傪�h������A�b��B�z�������ɂ���ĕ��傪�}�������B
�����̍b��B�z����������������ƁATSH�͒ቺ���A�b��B�z���������ቺ�����TSH�͑�������B
�ʏ��TSH�̒ቺ�͍b��B�@�\���i�������ATSH�̑����͍b��B�@�\�ቺ���Ӗ�����B
�b��B�@�\����
�b��B�h���z����
���iTSH)�A�V���`
���L�V���iFT4�j�A
�V���g�����[�h�`
���j���iFT3�j�A��
���肷��B
�b��B�@�\���i��
��FT4�AFT3���㏸
���ATSH���ቺ��
��B
�������b��B�@�\
�ቺ�ǂ�FT4�AFT3
���ቺ���ATSH�͏�
������B
���ݐ��̏ꍇ��
TSH�݂̂��ُ�Ƃ�
��B
�����̂⎋������
�ɂ��@�\�ُ킪
�^���鎞�͉���
�̃z������������
TRH������lj�����
�B
�b��B�����͎���
�Ɖu�̊֗^�������A
�o�Z�h�E�a�̂X�O
���ȏ�̏Ǘ�TSH
��e�́iTRAb�j��
�z���ƂȂ�B
��l
0.3�`4.0��U/ml |
�b��B�@�\���i��/�p���A
�����A�����A�����ߑ��Ȃ�
�b��B�@�\���i�ǂ͌����̔@
���Ɋւ�炸�b��B�ɂ�����
�z�������iT3�AT4�j�Y������
�i�������ɑ�������B�@�a��
�̂X�O���ȏ�̓o�Z�h�E�a
�b��B�@�\���i��
�ihyperthyroidism�j |
�o�Z�h�E�a�i�O���[�u�X�a�j/���ȖƉu�a
��w�i�ɎY�������BTSH��e�̍R�̂̎h
���ɂ�萶����b��B�@�\���i�LJ@�ǐ���
���ȖƉu�����A�b��B�z�������̎Y���ߏ�
�B���ȍR�̂ɂ��b��B�h���C��`�a�i��
��ƌn���ɑ�������j�D�����ɍD���i�j
:�����P�F�T�`�P�O�j�E���l�ɂ�����L�a
���O�A�W�l/�P�O�O�O�l
�o�Z�h�E�a�Ƃ������ȖƉu�a�ł�TSH��e
�̂�W�I�Ƃ��鎩�ȍR�́iTSH��e�̍R��
�GTRAb�j���Y������Ă��̍R�̂�TSH�ɑ�
����āA�b��B���h����������B�i���ʎ�
�e�̂ɑ��鎩�ȍR�̂��o����ƃz������
�≻�w�����̍�p�̓u���b�N�����j�B�o
�Z�h�E�a��T3�AT4�͌����ŏ㏸���A���̌�
��TSH�͒ቺ���Ă��邪�b��B���h������
TRAb�̍�p��}������@�\��������ԁi�z
���I�X�^�V�X�̉�ꂽ��ԁj�ł���B����
�R�̂��z���ł����Ă��Ǐ�ɏo��܂łɂ�
�ʏ�̎��ȖƉu�a�͎��Ԃ��|���邪�A�o�Z
�h�E�a�͎��ȍR�́iTRAb�j�͍b��B�@�\��
�i�ǂƂ����a�Ԃ�S�g�Ɉ����N�����B����
�͍b��B�z�������̍�p���S�g��W�I�ɂ�
�Ă��邱�Ƃɂ��B |
�b��B�@�\���i��/�p���A
�����A�����A�����ߑ��Ȃ�
�b��B���ŏ�
TSH
��l0.3�`4.0��U/ml
���l
�����b��B���Ȃǂɂ�錴�����b��B�@�\�ቺ�ǁATSH�Y�����
��l
�b��B�@�\���i�ǁi�o�Z�h�E�a�j�A���ɐ��b��B���A���}���b��B�~�A�����̋@�\�ቺ��
|
�b��B�@�\���i���b��B���ŏ�
�b��B�@�\���i���b��B�@�\���i��
�o�Z�h�E�a�G�ُ�b��B�h������TRAb��
�b��B���h�����A�b��B�@�\���i�ǂɂ�
��B
TSH�Y�����/�����V���b��B�z��������
��ׂ�TSH�����l�ɂȂ���̂�SITSH
�isyndrome�@of inappropriate TSH�@secretion�G�s�K��TSH����nj�Q�j�Ƃ�
���@TSH�Y�������̎�ᇁE�A�����łȂ�
���̂ɕ�������B
�@�͒ʏ�y���b��B�@�\���i�ǂƏ������b
��B��������A���ɖ����o���Ƃ��Ȃ��B
�o�Z�h�E�a�ɔ�����Ǐ�͖����B�A������
��ᇂŖ������̂Ŕ��ᇐ��̉����̂����
TSH�ߏ蕪��͉����̐��̍b��B�z������
�s���ǂł���B
�@�ƇA�̊ӕʂ͓��ɓ���B
�E���فA�����O�я���/hCG�ُ̈�
��hCG�͍b��B���h�����b��B�@�\���i��
�������N�����B�b��B������b��B��
�[�h�ێ旦����������T3�AT4��
�����邽�ߌ���TSH��}������B
�b��B�̎����I�b��B�ߏ荇���E�����
���b��B�@�\���i��
�v�����}�[�a/�P����.�������b��
�B��b��B�P���߂̎������b��B�z����
�������E����ߏ�ɂ��b��B�@�\���i
�ǁE�b��B���ŏǂōb��B�@�\���i�ǂ�
�O�A�R���Ə��Ȃ��B
���̑�/���Ő������ߐ��b��B��A��`�q
�ُ�ɂ��b��B�@�\���i�ǂȂǂ�����B
|
| �⑫ |
�b��B�@�\���i��Ȃ��b��B���ŏ�
�b��B�̔j��
���}���b��B��/�b��B�̉��ǂɂ��g�D
�̔j��ƈꕔ���͑S���̍b��B����N��
�����}���̌o�߂��Ƃ�B�E�B���X������
�����b��B���i���{�a�j/�}�����ɂ��b��
�B�̔j�N����A�����ɍb��B�z������
������o���A��ߐ��̍b��B���ŏǂɂȂ�
���Ƃ�����B�Ǐ�������Ւf��ŏ�
���}����B
���ɐ��b��B��/�b��B���[�h�ێ旦��l
�̍b��B���ŏǔ��M�A�u�ɁA�Ԓ����i�Ȃ�
�̈��}���b��B���̉��Ǐ����������Ȃ�
�B���ǂ͋}���ŁA�b��B�j��ɂ��b��B
�z���������o�ɂ��b��B���ŏǂɂȂ邪
�A�o�߂Ƌ��Ƀz�������Z�x�͌������b��B
�@�\�ቺ�ǂɂȂ�B�b��B�@�\�͂₪��
���R�ɉ���B
���،�b��B���i�N�b�V���O�nj�Q�p��b��B�@�\�ُ��) /�N�b�V���O�nj�Q����
�b��B�@�\�͈��肵�Ă��邪���،�A�N�b
�V���O�nj�Q�p��Ɉ�ߐ����ŏǂɂȂ邱
�Ƃ�����B |
�b��B�@�\���i�ǂ̋ɒ[��
���� |
�b��B�N���[�[/�b��B�@�\���i�ǂ��ɒ[
�ɑ������}���ɍ��M�A�p���A�����悤��
���A�����A���_�s�����o�Ă������̂�����
�A�₪�Ĉӎ������Ɏ���B��p�A�����A
���A�a�������Ȃǂ��U���ƂȂ�B��������
�A�������Â��d�v�ŁA���Â��K�łȂ���
���Ɏ���B�܂�Ȏ����ł��邪�N��w�A�G
�߂��킸�����ɑ����B�a���̓o�Z�h�E
�a���ł������B
�b��B�N���[�[�T��Ǐ�/�i���M�A�p��
�A�����悤�Ȋ��A�����A���_�s���j
�S�ǏF�߂���̂ł͂Ȃ��A�Q��
�゠��N���[�[���l����B�b��B�N��
�[�[�ł͕p��̉������P�`�Q���Ԃ���A
�����Œ������p���������A�Ō�ɔ��M�A
�����������A�z�s�S�Ɋׂ�B�����̏�
��͂ǂ̗l�ȑg�ݍ��킹�ł���������B
�b��B�N���[�[�̗U��/�b��B��p�̏p��
�ɗǂ��N���������ߔN�͂����Ȃ��B���̑�
�̎�p�A�����A�O���A�x���Ȃǂ̊����ǁA
���A�a�������A�ጌ���A�]���Ǐ�Q�A
�S�؍[���A�b��B�̐G�f�Ȃǂ��U���ɂȂ�
�B�R�b��B��̒��~�������ƂȂ�B |
�b��B�@�\�ቺ��/�n���A��
���A�畆�̊����A�܂Ԃ���z
�̂ނ��݂Ȃ�
�̓��ł̍b��B�z��������p
���s�\���ȕa�ԂŒʏ�z����
���s���������B�܂�ɐ��̂�
�b��B�z�������ɔ����ł���
�����b��B�z�������s���ǂ�
����B��e�ُ̂̈�̂��߂�
�z�������̍�p���j�Q�����
���邽�߁B
�������z���������x���͐���
�����l�ł���A�����z������
���x���̖��ł͂Ȃ��b��B
�z��������p���ʂɂ�����
�B
�b��B�@�\�ቺ��
�ihypothyroidism�j |
�b��B�@�\�ቺ��/�@�b��B�̏�Q�i����
���j�A�b��B�߂��鉺���̂⎋����
���̏�Q�i�������j�B�����g�D�̏�Q
�i�b��B�z�������s���ǁj�ɂ�萶����B
�啔�����������Ŗ����b��B���ɂ���
�̂��w�ǂł���B
�b��B�̃z�������ʂ̓t�B�[�h�o�b�N�@�\
�Œ��߂���Ă��邪���������≺���̂�
��Q������A�b��B�h���z���������o
�z�������iTRH)�A�b��B�h���z�������i
TSH)���s������ƍb��B�z�������͒ቺ��
��B�i�������b��B�@�\�ቺ�ǁj
���炩�̌����ŏo�������狭���b��B�@�\
�ቺ������A�Ɠ��̊�e�A��g���A�@�\��
���𗈂��������̂̓N���`���ǂƌĂсA�y�x��TSH�㏸�����邪T3�AT4�͐���ŗՏ�
�Ǐ�̖������̂���ݐ��b��B�@�\�ቺ��
�ƌĂԁB
�b��B�@�\�ቺ�ǂ͑啔���i�����ł��邪
�A���ɐ��b��B���∟�}���b��B���ōb��
�B�g�D���ꎞ�I�ɔj��b��B�z������
���R�o��A��ߐ��ɋ@�\�ቺ�̏�ԂƂȂ�
�P�[�X������B |
�o�Z�h�E�iBasedow�j�h�C�c�l�@
�O���[�u�X�iGraves�j�A�C�������h�l
TRH/�b��B�h���z���������o�z������
TSH;�b��B�h���z������/���t���̃��[�h���b��B�Ɏ�荞�݁A������_�����A�A�~�m�_�̃`���V
���Ɍ��������L�@����T4�AT3�Ƃ����z�������ɂ܂Ő������A�X�ɍb��B���h�E�זE���猌����
T4�AT�R�A�`���u�����Ȃǂ���o����������ʂ����BTSH��TSH��e�̂���č�p����B�@
hCG�G�q�g�O�уS�i�h�g���s���@
�b��B�R���GTPO�R�́@TG�R��
T3�G�g�����[�h�`���j��/�b��B�Ń��[�h�������ɂ��Đ��������@
T4�G�`���L�V��/�b��B�Ń��[�h�������ɂ��Đ��������
TRAb;TSH��e�̍R��
�b��B�̃z���������x��/���������[�����́[�b��B�@�@������������TRH���o�ĉ����̂�TSH�͍b
��B�ɍ�p����T4�AT3���������傷��B����A�ߏ�̌���T3��TRH��TSH����������}������B��
�̋@�\�ɂ�茌���b��B�z������������͈͂ɕۂ����i�z���I�X�^�V�X�j�B |
���t�玿�h���z����
��(ACTH)
��l
4�`48pg/ml�i������RIA�@�j |
���t�玿���畛�t�玿�z����
���̕���𑣂���
�����̑O�t���番�傳���y�v�`�h�z�������ŁA���t�玿����R���`�]�[���A�A���h�X�e�����̍����A����𑣐i����B
ACTH
���l
�N�b�V���O�a�i�����̂�ACTH�Y����ᇁj�A�A�W�\���a�A�l���\���nj�Q
��l
�����̑O�t�@�\�ቺ�ǁi�V�����Y�a�A�V�[�n���nj�Q�j�A���t�玿��ᇂɂ��N�b�V���O�nj�Q�A�X�e���C�h�������p |
�N�b�V���O�nj�Q/���S���얞�A���A�a�A�������Ȃ��i���t�玿��ᇂɂ��N�b�V���O�nj�Q/��l�j�A
�N�b�V���O�a/(�����̂�ACTH�Y�����/���l�j
���t�玿�@�\�ቺ��/�H�~�s�U�A�����A�f��
�C�A�ጌ���A�E�͊��Ȃ�
ACTH�͕��t�玿����A�R���`�]�[���A�A���h�X�e�����̍����A����𑣐i����ق��A���t�O��p�Ƃ��āA�����j���זE�h����p��L���A�F�f�����𗈂����B
ACTH�͎���������CRH�i���t�玿�h���z���������o�z�������j�ɂ�蕪��𑣐i����A�R���`�]�[���ɂ��}�������B���̂��߁A�����R���`�]�[�����ቺ�����ACTH�͑������A�R���`�]�[�����㏸�����ACTH�͒ቺ����BACTH�͖�ԂɒႭ�A�������獂���Ȃ�B�X�g���X�ɂ�葝�����A�̌��̒ɂ݂����ł��������鎖��������B
|
���E�h���z������
�A���̎h���z����
�� |
�������珗���z�������A�Z �X
����j���z�������̕����
����
|
|
| home(�������̃L�[���[�h�j>menu>�z������ |
�b
��
�B |
�T�C���L�V���Ȃ�
��
�b��B�@�\����
�b��B�h���z����
���iTSH)�A�V���`
���L�V���iFT4�j�A
�V���g�����[�h�`
���j���iFT3�j�A��
���肷��B
�b��B�@�\���i��
��FT4�AFT3���㏸
���ATSH���ቺ��
��B
�������b��B�@�\
�ቺ�ǂ�FT4�AFT3
���ቺ���ATSH�͏�
������B
���ݐ��̏ꍇ��
TSH�݂̂��ُ�Ƃ�
��B
�����̂⎋������
�ɂ��@�\�ُ킪
�^���鎞�͉���
�̃z������������
TRH������lj���
��B
�b��B�����͎���
�Ɖu�̊֗^�������A
�o�Z�h�E�a�̂X�O
���ȏ�̏Ǘ��
TSH��e�́iTRAb�j
���z���ƂȂ�B |
����@�\�𐳏�ɕۂA�J��
�V�E����ӂ߂���
FT3 ��l2.4�`4.3pg/ml
free triiodothyronine
���l
�o�Z�h�E�a�A���ɐ��b��B���A���}���b��B���A�v�����}�[�a
��l
�������b��B�@�\�ቺ�ǁi���{�a�A�b��B�E�o��A�A�C�\�g�[�v���Ì㓙�j�A�����̐��b��B�@�\�ቺ�ǁA�����������b��B�@�\�ቺ�ǁA��T3�nj�Q
FT4 ��l0.9�`1.8ng/dl
free thyroxine
���l
�o�Z�h�E�a�A���ɐ��b��B���A���}���b��B���A�v�����}�[�a
��l
�������b��B�@�\�ቺ�ǁi���{�a�A�b��B�E�o��A�A�C�\�g�[�v���Ì㓙�j�A�����̐��b��B�@�\�ቺ�ǁA�����������b��B�@�\�ቺ��
|
�A�ɂ��������B�ő�ӂ��R���g���[������
�z�������̕�������Ă���B
�ߏ蕪��/�o�Z�h�E�a�Q�O�`�S�O�Α�ɑ���
�A�����ǒ���
|
| home(�������̃L�[���[�h�j>menu>�z������ |
��
�b
��
�B |
���b��B�z������
�iPTH)
�z����������
���b��B�z�������i
PTH)�͌����J���V�E
�����㏸�����邽�߃J���V�E���ُ�̌��������鎖�ɂ�葪�肳��鎖�������B
PTH���㏸����ƍ��J���V�E�����ǁA������ǂ�悵�A���b��B�@�\���i�ǂƂ����B
���J���V�E�����ǂ�
�ǂ��m�F����āA��
������PTH���ቺ��
�Ă���ꍇ�͑��̌�
���i���b��B�z����
���֘A�`���㏸�A�T
�C�g�J�C���㏸�A��
����ᇂ̍��]�ڂɂ�
�鍂�J���V�E������
�Ȃǁj���^����B
PTH�ቺ�Œ�J���V
�E�����ǁA��������
�ǂ̏ꍇ�͌�������
�b��B�@�\�ቺ���^
����B |
�J���V�E����ӂ߂��� |
|
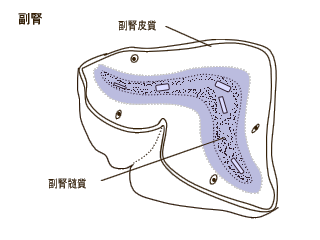 |
���t�̓~�l�����i�~�l�����j�R���`�R�C�h
�A�O���R�i�����j�R���`�R�C�h�A���t�A��
�h���Q���i�j���z�������j���������債��
����B��\�I�X�e���C�h�̓A���h�X�e����
�A�R���`�]�[���A�f�q�h���G�s�A���h���X
�e�����i�c�g�d�`�j�ł���
���t�玿�@�\���i��
���t�玿���`�����鋅��w�i�������A���h
�X�e�������A���A���h�X�e�������A�f
�I�L�V�R���`�R�X�e�����Y����ᇁA�R���`�R�X�e�����Y����ᇁj�A����w�i�N�b�V���O�nj�Q�j�A�ԏ�w�i���t.�nj�Q�j����̃z�������̕��傪�ُ�ɑ��������a��
���t�玿�@�\�ቺ��
���炩�̌����ɂ��z�������̍����A����
����Q����镛�t���̂������̌������i��
�����j�����������A�������̌����ɂ�鑱
�����i���Ɂj�ɕ��ނ����B |
��
�t |
���t�玿/
�A���h�X�e�����A
�̕���
����
�A���h�X�e������
���j��-�A���W�I�e
���V���n�ɂ�蒲
�߂����B�A���h�X�e�����Ɠ����Ƀ��j
���̌������{�B
�������A���h�X�e��
���ǂł͒�J���E��
���̍�����������
��A���j���̏㏸
�Ȃǂō��A���h�X
�e�����ǂ���
���̂͑������A��
�h�X�e�����ǂƐf
�f�����B |
������ӂ߂��� |
�t���̏�ɂ��鑟��ŕ��t�玿
�i�O���j���t�����i�����j�ɕ������B
���t�玿�@�\���i��
�A���h�X�e������/����w�ɐ�������ᇂ�
�ǁA���t���̂ɉ��炩�ُ̈킪�����Đ���
���������A���h�X�e�������i�@�Б�or����
�̑B��or����瑽�ʂ̃A���h�X�e������
���傳���A�A�Б�or�����̕��t�玿�̉�
�`���ɂ����́��O���R�R���`�R�C�h�t��
���A���h�X�e�����ǁo�L������`�q���W
���Đ�����p�E�������A���h�X�e�����ǁj
�����A���h�X�e�������i���t�O�ɉ���
���̌����ɂ��A���h�X�e�����̉ߏ蕪��
�ɂ���J���E�����ǁA����Ȃǂ̏��Ǐ�
�ǂ�����j�ɑ��
�B��A����A�������A���h�X�e�����ǂ̐�
���͕s���B
�����͂Ƃ������A���h�X�e�����̉ߏ蕪��
�����ʋy�ѐڍ��W���ǂɍ�p���ăi�g���E
���C�I���A�J���E���C�I���A���f�C�I����
�r���𑣐i�����������A��J���E�����ǁi
��������Ύl����ჁA�s�������N�����j�A
��Ӑ��A���J���[�V�X��悷��B
|
���t�玿/
�R���`�]�[��
�̕���
����
�R���`�]�[���͓�
���ϓ������蒩��
����Ⴂ�B�@�X�g
���X�ŏ㏸���z��
������b�l�͒��H
�O�̌ߑO���R�O��
�ȏ���É珰���
�������s���B
�R���`�]�[���Ɠ�
����ACTH���̌���
��B
�i�R���`�]�[����
ACTH�ɂ�蒲�߂�
���j
�R���`�]�[���ߏ�
�̓N�b�V���O�nj�
�Q�Ɛf�f���AACTH
�������ꍇ�͉���
�̐��@�i�N�b�V��
�O�a�j���ُ͈���
ACTH�Y����ᇂ��^
����B
�R���`�]�[������
�s�S��ACTH���㏸
���Ă���ꍇ�A��
�������t�s�S�Ɛf
�f����B
��ʐ����w������
�͂����J���E
���㏸�A�i�g���E
���ቺ���m�F����
��B
�}���̕��t�s�S�i
���t�N���[�[�j��
���Â��x���Ύ�
�Ɏ���ꍇ������B |
|
���嘴�i�������ƃO���R�[�X�̗��p��}��
��Ƌ��ɁA�̑��ł̃O���R�[�X�Y���𑣐i
���A�������㏸����B�������O���J�S����
�A�h���i�����̍�p���������ł���̂ɔ�
�ׁA���ʔ����܂łɎ��Ԃ��|����B
���t�玿�@�\���i��
�N�b�V���O�nj�Q/���t�玿����w�ɐ���
���B��A����A�ߌ`���ɂ��O���R�R���`
�R�C�h�i�R���`�]�[���j�̉ߏ蕪�厾����
�N�b�V���O�a�i�Ԕ]-�����̌n�ُ̈���`
�b�s�g���ߏ�Y������A���ꂪ���t�玿��
��w���h�����ăR���`�]�[���̉ߏ蕪�傩
�璆�S���얞�A�����l��e�A���сA������
�A�������A�U�\�E�A���e頏��𗈂����j��
�N�b�V���O�nj�Q�i���t�玿����w���甭
������B��A����A�������ߌ`���A�ُ���
�`�b�s�g�Y����ᇁo�x���Ȃǁp���瑩��w
�h���ŃR���`�]�[�����ߏ蕪�傳��A�N�b
�V���O�a�Ɠ��l�Ǐ�𗈂����j������B
|
���̑������t�玿�@�\���i��/
�R���`�R�X�e�����Y�����/�܂�
�f�I�L�V�R���`�R�X�e�����Y�����/�܂�
�A���h�X�e�����Ǘގ�����/17�����_���y�f�����ǁA11�����_���y�f�����ǁA�`�b�d�iapparent
mineralocorticoid excess�j�nj�Q�A�U���A���h�X�e������
���t.�nj�Q/��V�����t�y�f�����ǂɂ�蕛�t�A���h���Q�����ߏ蕪�傳�ꑁ�n�ǂ�悵����
�A�t�ɃA���h���Q���̎Y������Q���ꐫ�������nj��悷��B���̑����t�ԏ�w�Ȃǂ���A���h
���Q����G�X�g���Q�����ߏ�ɎY�������ᇂ����������Ȓj�����A��������悷�鎖������B
���t�玿�@�\�ቺ��/
�A�W�\���a
�}�����t�N���[�[
�I��I��A���h�X�e������
���t�������
���t�X�e���C�h�z������������Q
�`�b�s�g�G���t�玿�h���z������
|
���t����/
�J�e�R�[���A�~��
�̕���
����
�J�e�R�[���A�~���Z
�x�͓����ϓ�������
�����������ɍ�����
�Ԑ������ɒႭ�X�g
���X��^���ŏ㏸��
��B�i�����A�A����
���ɃX�g���X��^��
�A�i���A�J�t�F�C��
�A�����_��A�~����
�A�̉e������j
�̌��͂R�O�`�U�O��
���É�ʂ̌�Ɏ��{
�J�e�R�[���A�~���Z
�x�͓��퐶���̊�
�����x�ŕϓ�����
�̂Œ~�A�͂R����
�s���A�R���
�l�ς��ċ���
��B |
�������㏸������
�i�z�����������̖ړI�̓h�[
�p�~���A�m���A�h���i�����A
�A�h���i�����Ȃǂ̃J�e�R�[
���A�~���̎Y�������̊m�F
�B�j |
���X�e���C�h�z�������Y������
���t�����ُ̈�
���F�זE��
|
���t����/
�A�h���i�����i�G
�s�l�t�B�����j
�̕���
����
�J�e�R�[���A�~��
�Z�x�͓����ϓ���
���������������
������Ԑ�������
�Ⴍ�X�g���X��^
���ŏ㏸����B�i
�����A�A���Ƃ���
�X�g���X��^���A
�i���A�J�t�F�C���A
�����_��A�~���܁A
�̉e������j
�̌��͂R�O�`�U�O��
���É�ʂ̌�Ɏ��{
�J�e�R�[���A�~��
�Z�x�͓��퐶����
�������x�ŕϓ���
��̂Œ~�A�͂R��
�ԍs���A�R��
�̒l�ς��ċ�
�߂�B |
�i�z�����������̖ړI�̓h�[
�p�~���A�m���A�h���i�����A
�A�h���i�����Ȃǂ̃J�e�R�[
���A�~���̎Y�������̊m�F
�B�j |
�����l�̒ቺ�ɂ�蕛�t��������A�h���i
���������傳��A�̑��ł̓������O���R�[
�X�Y�������߁A�ؓ��ł̃O���R�[�X���p��
�}�����A���₩�Ɍ������㏸������B�A�h
���i�����ɂ̓�2�����_�o��e�̂����
�C���X���������}�������p�����邪�A
������ԐړI�Ɍ����̏㏸�Ɋ֗^����B�X
�ɃA�h���i�����͎��b�g�D�ł̎��b����
�ilipolysis�j�A�ؓ��ł̉�(glycolysis�j
�i���A���V���̍ޗ��i�O���Z���[���A
���_�A�A���j���j���̂�������B
���t�玿�ُ̈�
�_�o��זE�� |
home(�������̃L�[���[�h�j>menu>�z������ |
�����̍P�퐫�iglucose homeostasis�j
�����̍P�퐫�̂��ߌ����̃O���R�[�X�Z�x�͈����ʂ��Ĉ��͈͓��Ɉێ�����Ă���B����̓G�l��
�M�[���Ƃ��đ̓��ŏ�����O���R�[�X�ʂƐH������ۂ���O���R�[�X�ʁA�̓��ł�����O��
�R�[�X�ʂ��o�����X���Ƃ��邱�Ƃɂ��B�O���R�[�X�͐H���Ƃ��Đێ悷�铜���ɗR����������
�Ȃ��A�O���R�[�X�̒����^�ł���O���R�[�Q�����������ꂽ��iglyco genolysis�j�A���_�A�A�~�m�_
�i�A���j���A�O���^�~���Ȃǁj��O���Z���[�����ޗ��ɂ��č����i���V��/gluconeo
genesis�j�B
�u�������O���R�[�X�Y���Gglyco genolysis & gluconeo genesis�v
��Ӑ�H��������͈�背�x���ɕۂ���Ă���A���̏�����啔���i�U�O���j�͒����_�o�n�ŃG�l
���M�[���Ƃ��Ďg�p����邪�A�ؓ��͎��b�_�̃��_���ɂ���ē�����G�l���M�[�𗘗p����B��
�ɗ��p�����O���R�[�X�͎�Ɋ̑��ŃO���R�[�Q�������ⓜ�V���ɂ���Đ��������B�̑��ɂ͂V�T��
�̃O���R�[�Q������������Ă���B�Z���Ԃ̐�H�ł̓O���R�[�Q����������ȋ����������A�����Ԃ�
�Ȃ�Ɠ��V�����傽�鋟�����ɂȂ�B
���ጌ���̏Ǐ�͎����_�o�Ǐ�ƁA�����_�o�n�̏Ǐ�Ɋ�����̂ɑ�ʂ����B��ʂɌ����l���T�O
�`�T�T�r/dl�ƂȂ�ƏǏ�������B
�����_�o�������G���t�����A�����_�o�n�A�y�ѕ������_�o�n�̊������ɂ���ĕ��o�����A�h���i��
���A�m���A�h���i�����A�A�Z�`���R�����ɂ���Ĉ����N�������Ǐ�ł���B�A�Z�`���R���������
�����A���AჂꊴ���A�@�@�J�e�R�[���A�~���i�A�h���i�����A�m���A�h���i�����j����Đk���A
�����A�s�����A�S�����̑����A���k�����̏㏸���N����B
�����_�o�̏Ǐ��G�E�͊��A�v�l���Z�܂�Ȃ��A�����A���C�A���C�́A�߂܂��A��b����A�����͂���
�茩���Ȃ��A�z���A�����ȂǗl�X�ȏǏ���B
���V���G���_�A�s���r���_�A�A�~�m�_�A�O���Z���[������A�O���R�[�X�U�����_���o�ăO���R�[�X��
�ϊ������B |
�X
�� |
�C���X����
��l5�`15��U/ml
����
�C���X���m�[�}
�ጌ���ł��C���X��
�����傪�}�������
�������d�v�ŃC���X
�����ߏ蕪��𗧏�
����h�������Ƃ���
�g���u�^�~�h�����A
�O���J�S�������A��
�ǂō��C���X������
�ǂ��m�F�B |
�����l�����~������
���l
�C���X���m�[�}�A���t�玿�@�\���i�i�N�b�V���O�nj�Q�j�A�얞�A���[���ǁA�̍d�ρA���b�́A�C���X�������ȖƉu�ǁA�ُ�C���X�����ǁA�D�P
��l
���A�a�A�X�����i�X���A�X���j�A���t�@�\�s�S�A�����̋@�\�ቺ�� |
����ُ�/���A�a
�����l�̏㏸�ɂ���X�a�i���j�זE�����
���傪��������B�̑�����̓������O���R
�[�X�Y���͗}������A�̑��̓O���R�[�X�Y
�����킩�灨�O���R�[�X�����������荞
�ޑ���ɕς��B�C���X�����͋ؓ��⎉�b
�g�D�ւ̃O���R�[�X��荞�݂𑣐i����B
�������Č����l�͉�����B�t�Ɍ����l����
����C���X�������傪�ቺ����ƁA�̑���
�̃O���R�[�X�Y���͍��܂�A�ؓ��⎉�b�g
�D�ւ̃O���R�[�X��荞�݂͒ቺ���A����
�l�͏㏸����B |
�O���J�S��
����
�O���J�m�[�}
�����O���J�S���Z
�x�����l�Ŏ�ᇐ�
��F�ߎ�ᇓ��O��
�J�S���Z�x�Őf�f
�m�肷��B |
�����l���㏸������ |
�����l�̒ቺ�ɂ���X�`�i���j�זE����̃O
���J�S�����傪��������B�O���J�S���͊�
���ɍ�p���A�O���R�[�Q�����������V������
�߁A���₩�Ɍ����l���グ��B |
�C���X�����h�R�z������/�O���J�S���A�A�h���i�����A�����z�������A�R���`�]�[��
�����l��������Ɛ��̖̂h�q�����Ƃ��Ă܂��C���X��������͒ቺ���A�����ŃO���J�S���ƃA�h���i��
���̕��傪��������B�h�R�z�������̒��ł̓O���J�S���̖������ł��d�v�ŁA�O���J�S�����傪���炩
�̗��R�ŏ[���łȂ����ɂ̓A�h���i�����̊֗^���d�v�ƂȂ��Ă���B�ጌ���̗\�h�A���邢�͒ጌ����
��̉�}���Ő����z��������R���`�]�[���̖����͏��Ȃ��ƍl�����Ă���B
���j���Y�����/�����j�����ǂׂ邽�ߌ������j��������Z�x�̑���A���̋Ǎ݂��m�肷�邽�߂�
�t�Ö������̃��j���Z�x�̌����ACT�AMRI�A�����g���������{����B |
��
�� |
�Z�N���`��
|
�����t���X�t�̕����
�_�X����_�`��r�������A�X
�t�̕���𑣐i
|
�Z�N���`���isecretin�j�̍ł������I��
�h���͏\��w�����ɉ��_���������鎖��
����B�Z�N���`���̐�����p�Ƃ����X�t
���呣�i��p������B����͐����Əd�Y�_
���̑����ɂ��B���A�_�`������������A
�\��w������PH�𒆘a������B�Z�N���`��
�̓K�X�g�����h����H���h���ɂ�����
�N�����ꂽ�݉t�����}������B�Z�N��
�`���͌���҂ł͌����K�X�g������ቺ��
���邪�A�]�����K�[/�G���\���nj�Q�̏�
���A�Z�N���`���ɂ��K�X�g���������
�}�����F�߂�ꂸ�A�f�f�ɉ��p����Ă���
�B�Z�N���`�����X�O����@�\�����Ƃ���
���p������B |
| �R���V�X�g�L�j�� |
�_�X����_�`��r�������A�X
�t�̕���𑣐i |
�R���V�X�g�L�j���icholecystokinin/cck)
�ɂ͒_�X���k��p�A�I�b�f�B�̒o�ɍ�
�p�A�X�y�f���呣�i��p������B��ʂ�
�R���V�X�g�L�j���̓C���X�����A�O���J
�S���傷��B
�R���V�X�g�L�j���̌����Z�x�͋���
20pg/ml�ȉ��Ŏ��b��`�����̐ێ�ŕ���
���i�����B |
| �K�X�g���� |
�݂̎��k�A�ݎ_�̕���𑣐i |
�K�X�g�����igastrin�j�̎Y���זE��G�זE
�ňݗH��O�땔�ɏW�����Ă���A�ꕔ
�\��w���ɂ����z���Ă���B�ݎ_���呣
�i�����p�ł���B�K�X�g��������͈�
�t����Ɠ������]���A�ݑ��A�����̂R��
���璲�߂���Ă���B
�K�X�g�����͐H���h���A���ɐH�����̒`��
���ɂ�蕪�呣�i���A�ݓ�PH���ቺ
����ƕ��傪�}�������B�K�X�g��������
���߂ɂ͖����_�o�̊֗^���傫�����A����
�_�o�̃���e�̂���ăK�X�g���������
���i����B�\�}�g�X�^�`���̓K�X�g������
���}������B
|
�O������ǃz������/�K�X�g�����A�Z�N���`���A�R���V�X�g�L�j��
�]������ǃz������/�K�X�g�����A�R���V���g�L�j���Ƃ����������ǃz���������]�ŔF�߂�ꂽ���Ƃ���
�]�E�����ǃz�������̊T�O�����܂ꂽ�B |
�t
�� |
�G���X���|�C�G�`��
�A���j���Ȃǂ̕��� |
�Ԍ����𐬏n�A��������̃J
���V�E���A�����̋z�����i�A
�������㏸������ |
|
|
�S
�� |
�S�[���i�g���E�����A�y�v�`�h |
�i�g���E����A�Ɋ܂߂Ĕr�o
���A�����߂��� |
|
|
��
�� |
�A���M�I�e���V�m�[�Q�� |
�������㏸������ |
|
|
��
�� |
�A���h���Q�� |
�j��.�̔���A������
�����A.�̌`���A�����Ȃ�
|
|
|
��
�� |
�G�X�g���Q��
�i���E�z�������j
�Q�l
���G�X�g���Q���i���E�z�������j�͎�ɃG�X�g���Q���iE1)�G�X�g���W�I�[��(E2)�A�X�g���I�[��(E3)�̂R��ނ�����A�����G�X�g���Q���Ƃ����ꍇ�ɂ͂��̂R��ނ̑��a�������܂��B����@�͖Ɖu�w�I��@�ɂ�邪�A��D�P����RIA�i�������͖@�j�A�D�P����LPIA�i���e�b�N�X�ߐԊO����@�j��p���鎖�������B |
�q�{�����̑��B�A�q�{�̔�
��A���B�̑��B�Ȃ�
�G�X�g���Q����.�O��p
�����_�o�n/�j���[�����̐�
���Ɛ����E�_�o�����咲�߁E
���s���������E�]�זE��
�������E�]�����̑���
��/�v�t���ɂ����鍜�[����
���E���z���̗}��
����/�����d�����Ǘ}����p
�������/LDL�R���X�e���[��
�ቺ��p�EHDL�R���X�e���[
���㏸��p
�畆/�p�w�����ʂ̈ێ��E�^
��R���[�Q���ʂ̈ێ�
�ÌŌn/�t�B�u���m�Q������
���i�E�ÌŔ\���i
�ُ�l��悷�鎾��
���l
�^���E�U���v�t�������ǁA�G�X�g���Q���Y����ᇁA�r���U���܁i�����ߏ�h���j�A���ٔD�P�A�̋@�\��Q�A���t�ߌ`��
��l
�����@�\�s�S�A�َ��ٔՋ@�\�s�S�i�q�{���َ�����x���A�q�{���َ����S�j�A�D�P���ŏǁA���A�a�����D�P�A�ߊ��D�P�A�ٔՐ��T���t�@�^�[�[�����ǁA�ٔՐ��A���}�^�[�[������ |
�����z�������Ƃ��Đ��B�����⏗���̓�
�����̔����Ɋ֗^�A������ٔՂ���ȎY��
����A���E�ł������b�g�D�ȂǑ�����ł�
�Y�������B���E���ɎY��������v��
���X�e���C�h�z�������̓G�X�g���Q���ŁA
���E�̔���ɔ������̎Y���͌��I�ɑ�����
��B���E�ł̃G�X�g���Q���Y���͉����̂�
�番�傳���FSH��LH�����ꂼ�ꗑ�E����
�����זE��䰖��זE�ɍ�p���鎖�ɂ��
���߂����B
.�O��p�G��������Y�������G�X
�g���Q���͏����̓�����B�@�\��
�K�{�݂̂Ȃ炸�A������ӁA���ǁA���A
�畆�A�����_�o�ȂǑ��ʂȑ���ɍ�p��
�y�ڂ��B��������G�X�g���Q���̎Y��
�������Ȃ�o��◼�������E����ɂ�
���̌��R�ɂ��畆���S�S���̈ޏk
�A�����d�����A���e頏��ȂǗl�X�ȏǏ�
��������l�ɂȂ�B
�G�X�g���Q���͗��E�z��������p��L����z�������ŁA��ɗ�����ٔՂ̋@�\����������ۂɑ��肳��܂��B
��l
|
|
|
��g/day�i����A���j |
| �j�� |
|
|
2�`20 |
|
|
|
|
| ���� |
��D�w |
���E�� |
2�`20 |
| �r���� |
10�`60 |
| ���̊� |
8�`50 |
| �o�� |
<10 |
|
|
|
| �D�w |
32�`36�T |
>15mg/day |
| 37�`38�T |
>20mg/day |
| 39�`42�T |
>25mg/day |
|
|
|
|
|
�v���Q�X�e����
�i���̃z�������j |
�D�P�ێ��A�̉��㏸�A�r���}
���A���B���B�Ȃ�
|
�r����A���E���`�����Ă����������זE��
䰖��זE���物�̂��`�������B���̂���
���������G�X�g���Q�����Y������邪�v��
�Q�X�e�����̎Y������̂ɂȂ�B�v���Q�X
�e�����͎q�{�����ɍ�p���A�q�{������
�`�ԓI�ɂ��@�\�I�ɂ�.���̒����ɓK��
����Ԃɕω�������B���̋@�\�̈ێ��ɂ�
�����̂����LH�̎����I�Ȏh�����K�v�ł�
��B�D�P���Ȃ���Ή��̂͂P�S���őޏk��
�A�v���Q�X�e�����Y���͒ቺ�����o���N��
��B�q�{�����ɒ���������O�эזE��
��l�O�ѐ��S�i�h�g���s���iHCG)�����傳
��A���̍�p�ɂ��D�P�X�`�P�O�T�܂ʼn�
�̋@�\���ێ�����v���Q�X�e�����Y���@�\
���ێ������B |
����.�i�����j�̍ł��{���I�ȋ@�\�͎q�����c���Ƃ������B�i���v���_�N�V�����j�@�\�ł���A��
���n�����̗����ł͗��E�쐬�n�A�r���A���̂̌`���A�ޏk�Ƃ����ߒ����J��Ԃ���A�K���I�Ȍ��o��
������������B�ꌩ���G�ȗ����@�\���A���זE����o����@�\�i�r���j�Ɛ��X�e���C�h�z���������Y
������@�\�Ƃ����Q�̋@�\�ɏW��ł���B
���X�e���C�h�z������/���E�z�������i�G�X�g���Q���j�A���̃z�������i�v���Q�X�e�����j�Ō��o��
���ɔ������̎Y���ʂ͌��I�ɕω�����B���X�e���C�h�z�������̍ł��d�v�ȍ�p����͎q�{�ł���A
�q�{������.���̒����₻�̌����̐���ɓK������Ԃɕω�������B���B���ɂ̓G�X�g���Q����
���A���o�ɂ�蔍�E�����q�{�����͍Đ����J�n����B�\�w�y�ёB���זE�y�ъԎ��זE�͒����ɕ�
�A�����͌����A�B�͂点���ƂȂ�B�r�����N����A���̊��ɂȂ�Ɖ��̂���Y�������v���Q
�X�e�����ƃG�X�g���Q���ɂ��A�B�̓O���R�[�Q���̕�����J�n���A�Ԏ��͕����ƂȂ�ȂǁA����
�ɓK������ԂɂȂ�B�v���Q�X�e�����̕���͔r����T�`�V���ڂɍō��ƂȂ�A�q�{���������̎���
�ɂ����Ƃ��D��������Ղ��A�����͋N���Ղ��Ȃ�B�r�����ɑ�������G�X�g���Q���͎q�{��ǑB
�ɍ�p������ǔS�t�傳����B
���X�e���C�h�z�������͌��������荞�܂ꂽ�R���X�e���[�����獇������܂��B�R���X�e���[����
�܂�䰖��זE�Ɏ�荞�܂�A�����ŃA���h���Q���ɓ]������܂��B���̔����ɕK�v�ȍy�f��䰖��זE
�ɑ��݂���LH��e�̂ɉ����̂����LH����p���鎖�ɂ��U�������B䰖��זE�ŎY�����ꂽ�A���h
���Q�����������זE�ɑ���FSH��e�̂���p���U�������B�Y�����ꂽ�G�X�g���Q�����������זE��FSH
��e�̂��X�ɗU�����A���痑�E�ł�FSH�ɑ��锽�������X�ɘ��i���邱�Ƃɂ��A�������זE�ł̃G
�X�g���Q���̎Y���͉����x�I�ɑ�������B
FSH�G���E�h���z�������@LH�G���̉��z������ |
��
�b
��
�E
|
���v�`�� |
�R�얞�z������ |
�߉h�{��ԉ߂̔�債�����b�זE���猌��
�ɕ��傳���B�����_�o�i���������j�ɑ�
�݂����e�̂ɒ��ڌ������A�H�~�}���V�O
�i����]�ɓ`�B�B�X�Ɍ����_�o�����̘��i
����ăG�l���M�[����傳���A�얞
�̐i�W�𐧌䂷��B |
|
|
���B�h���z�������i�v�����N�`���j�ቺ/���`����s�S�u�Y��̓��`����̌����v
�ߏ�/�v�����N�`���ߏ�ǁu�����o�A�ُ���`����A�s �D�A�]�����̎�ᇁA���������a�ςɂ�铪��
�R���A�z�������ቺ/�A�����u�A�ʂ��ُ�ɓJ�A���������A�����ɂȂ�v
�ߏ�/�R���A�z����������ُ���u��i�g���E�����ǂ̂��߁A�z���A�ӎ���Q�������v
��ǔS�t/��ǔS�t�ɂ��S���ɃZ �X���ꂽ.���q�{���ɏ�s����̂��������p������B |

